حقائق سريعة حول خلل التنسج الوعائي
- هو عبارة عن تشوه يصيب الأوعية الدموية في الجهاز الهضمي فتظهر هشة حيث يمكن أن تنزف بسهولة.
- السبب الدقيق للمرض غير معروف.
- يوجد علاقة واضحة بين مرض خلل التنسج الوعائي وتضيق الصمام الأبهر
- تحدث معظم الحالات في الأعور والقولون الصاعد، كما أنه يعتبر السبب الثاني الأكثر شيوعا عند كبار السن.
- العرض الأبرز لهذا المرض هو نزيف غير مؤلم من الأسفل مع بعض أعراض فقر الدم كالتعب والإرهاق السريعين.
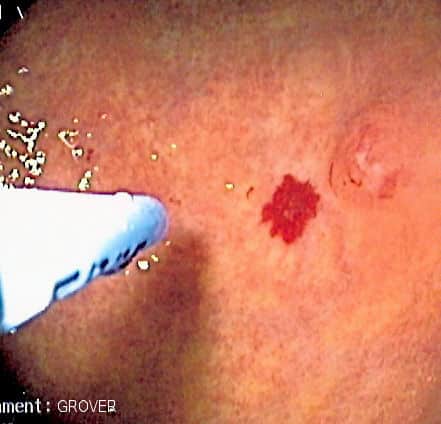
- يتم تشخيص خلل التنسج الوعائي من خلال المنظار أو صورة للأوعية الدموية أو صورة مقطعية للبطن.
- في أغلب الحالات يتوقف النزف لوحده دون الحاجة لعلاج، ولكن في بعض الأحيان يتم اللجوء لبعض الخطوات كتنظير الأوعية الدموية أو من خلال استئصال جزء من الأمعاء الحاصل فيه النزيف.
خلل التنسج الوعائي هو تشوه يصيب الأوعية الدموية في الجهاز الهضمي، حيث تظهر الأوعية الدموية هشة ويتسرب منها الدم، مما يؤدي إلى نزيف في الجهاز الهضمي وفقر الدم، ويحدث المرض غالبا في الأعور “cecum” والقولون الصاعد.
نسبة حدوث المرض
نسبة حدوثه تتراوح بين 1-2 ٪، وهو السبب الثاني الأكثر شيوعا لنزيف المستقيم في الأشخاص أكثر من 60 سنة؛ ويعد السبب الأكثر شيوعا للنزيف من الأمعاء الدقيقة.
يحدث مرض خلل التنسج الوعائي في حوالي 20٪ -30٪ من المرضى الذين يعانون من مرض الكلى في مراحله النهائية.
كيفية حدوث المرض وأنواعه
يمكن تقسيم التنسج الوعائي إلى خلقي أو مكتسب:
- التنسج الوعائي المكتسب: يبدأ بتقليل التصريف الوريدي في القولون بسبب الانقباض المزمن والمتقطع في القولون، مما يؤدي إلى توسع في الأوردة، هذا يؤدي إلى فقدان كفاءة العضلة العاصرة ويتسبب بدوره في تكوين اتصالات شريانية وريدية صغيرة تتميز بخصل صغيرة من الأوعية.
- خلل التنسج الوعائي الخلقي: مثل توسع الشعيرات النزفي الوراثي (متلازمة ريندو – أوسلر – ويبر) أو متلازمة هيد.
اعراض خلل التنسج الوعائي
الملامح الرئيسية لخلل التنسج العضلي هي نزف من المستقيم وفقر الدم، يظهر المرض عادةً بواحدة من ثلاث أشكال:
- بدون أعراض: يتم تشخيصه فقط بالمصادفة أثناء تنظير القولون (حوالي 10٪ حالات)
- نزيف غير مؤلم عن طريق الشرج (غالبية الحالات).
- نزيف حاد (10-15 ٪ من الحالات).
نظرًا لأن اتصالات شريانية وريدية يمكن أن تحدث في جميع أنحاء القناة الهضمية، فإن شدة الأعراض تعتمد على موقع وشدة هذه التشوه.
مثل معظم حالات نزيف الجهاز الهضمي، وكما هو متعارف عليه أنه من المرجّح أن يظهر نزف الجهاز الهضمي العلوي على شكل تقيء دم أو براز أسود رائحته كريهة، بينما من المحتمل أن يظهر نزيف الجهاز الهضمي السفلي (أكثر شيوعًا في التنسج الوعائي الحاد) في صورة نزف دموي من الشرج.
غالباً ما يكون المرضى المسنون الذين يعانون من المرض بشكل مزمن مصابين بفقر الدم، لذلك قد تظهر عليهم أعراض التعب والضعف أو ضيق التنفس.
تشخيص مرض خلل التنسج الوعائي
بعد أخذ التاريخ المرضي والقيام بالفحص السريري سيقوم الطبيب بطلب عدة فحوصات لتأكيد التشخيص واستثناء الأسباب الأخرى:
- فحوصات مخبرية: عادةً ما يتم طلب اختبارات الدم كجزء من التقييم الروتيني لأي مريض يعاني من نزيف الجهاز الهضمي ويتضمن عدد خلايا الدم الحمراء ووظائف الكبد والكلى
- منظار المعدة أو القولون: في المرضى الذين يعانون من أعراض نزيف الجهاز الهضمي، من الضروري استبعاد أي ورم خبيث، لذا من المحتمل أن يتلقى المرضى الذين يعانون من خلل تنسج الأوعية الدموية منظار للجهاز الهضمي العلوي أو تنظير القولون اعتمادًا على موضع النزيف المشتبه به.
- التنظير باستخدام الكبسولة: ويتم اللجوء إليها في حال فشل منظاري المعدة والقولون في إيجاد السبب وتسبب لفحص الأمعاء الدقيقة.
- تصوير البطن بالصور المقطعية أو بالرنين المغناطيسي أو تصوير الأوعية الدموية للأمعاء من خلال حقن الصبغة.
علاج خلل التنسج الوعائي
حوالي 10% من المرضى يكون لديهم نزيفًا كبيرًا في الجهاز الهضمي، والذي يجب أن يتم التعامل معه بشكل طارئ.
تشمل عوامل الخطر المرتبطة بمضاعفات سيئة:
- التقدم في العمر.
- أمراض الكبد.
- المريض الذي تعرض لفقدان كمية دم كبيرة أدى إلى انخفاض ضغطه.
يمكن علاج أغلب المرضى الذين يتم إدخالهم بشكل متحفظ غير جراحي، خاصة إذا النزيف محدودا وحالة المريض مستقرة، وذلك عن طريق الراحة في الفراش والسوائل الوريدية جنبًا إلى جنب مع مضادات سيولة الدم.
أما في الحالات المستمرة أو الشديدة، فعند تحديد موقع النزيف، هناك عدة طرق للعلاج منها:
- العلاج بمنظار الأوعية أو القسطرة: حيث يتم من خلال إدخال أنبوب بلاستيكي رفيع في أوعيتك الدموية وصولا لموقع النزف ثم يقوم بحقن أدوية تعمل على إغلاق مصدر النزيف.
- العلاج بالكي: بعد تحديد مكان النزف سيقوم الطبيب بالدخول من خلال المنظار ثم سيقوم بكيّ الوعاء الدموي الذي ينزف.
- العلاج الجراحي: في عدد قليل من الحالات، يكون التدخل الجراحي هو الخيار الوحيد، من خلال عملية استئصال الجزء المصاب من الأمعاء للحد من النزيف.
الحالات التي تستوجب اللجوء إلى استئصال الأمعاء:
- استمرار النزيف على الرغم من العلاج التنظيري
- نزيف حاد يهدد الحياة
- انتشار المرض في أماكن متعددة بحيث لا يمكن علاجها طبيا
مستقبل مرض خلل التنسج الوعائي
عادة ما يكون النزيف محدودًا، لكنه قد يكون مزمنًا أو متكررًا أو حتى حادًا ويهدد الحياة.
بشكل عام فإن مآل حالة المرضى الذين يعانون من خلل تنسج الأوعية الدموية هو إيجابي لأن معظم تنسج الأوعية الدموية تتوقف تلقائيا عن النزيف.
الأفراد الذين يعانون من خلل التنسج الوعائي أطول من 10 مم يزداد حاجتهم لنقل الدم بشكل أكبر ويكون مستوى الهيموغلوبين لديهم أقل، كما أن حالتهم السريرية تكون أسوأ وإمكانية أكبر لعمل تدخل جراحي.
المصادر
- Will Hunt (2018) ANGIODYSPLASIA, Available at: https://teachmesurgery.com/general/small-bowel/angiodysplasia/ (Accessed: 19 July 2019).
- Hussein Al-Hamid (2019 ) Angiodysplasia of the Colon, Available at: https://emedicine.medscape.com/article/170719-overview (Accessed: 19 July 2019).
مراجعة علمية وتدقيق لغوي: بكر خضر أبو جراد
آخر تحديث بواسطة: آية أبو قمر.